Większość par, które decydują się na posiadanie potomstwa, zachodzi w ciążę w przeciągu 12 miesięcy regularnego współżycia. Z każdym rokiem coraz więcej kobiet zgłasza się do lekarza z problemami z zajściem w ciążę. Wpływa na to wiele czynników. Najważniejsze z nich to odkładanie czasu zajścia w ciążę i opóźnianie macierzyństwa, jak i zanieczyszczenie środowiska, używki, niezdrowy tryb życia. Coraz bardziej świadomi pacjenci w porę zgłaszają się do lekarza i rozpoczynają leczenie niepłodności, czyli braku ciąży pomimo odbywania regularnych stosunków płciowych przez ponad 12 miesięcy (bez stosowania antykoncepcji!). Według badań WHO, czyli Światowej Organizacji Zdrowia z problemem niepłodności, zaklasyfikowanym jako problem społeczny, mierzy się 15-20% par.
Diagnostyka niepłodności
Kto diagnozuje i leczy niepłodność?
Na całym świecie największy udział w diagnostyce i leczeniu niepłodności mają lekarze ginekolodzy, którzy posiadają specjalistyczną wiedzę w zakresie diagnostyki obrazowej, endoskopii, endokrynologii, a nawet andrologii. Rozwój wiedzy medycznej spowodował wytworzenie się pośród ginekologów podspecjalizacji – opieka nad pacjentami z zaburzeniami płodności. Leczenie może wymagać współpracy lekarza ginekologa z innymi specjalistami, takimi jak endokrynolog, urolog, internista, seksuolog czy genetyk.
Podstawy procesu diagnostycznego
Diagnostyka niepłodności zawsze dotyczy obojga partnerów. Obydwoje powinni być obecni
w trakcie konsultacji. Para powinna zgłosić się do lekarza po roku nieudanych starań. Możliwe jest wcześniejsze rozpoczęcie diagnostyki w przypadku:
- gdy wiek kobiety przekroczył 35 lat,
- któryś z partnerów przeszedł leczenie przeciwnowotworowe, mogące potencjalnie uszkodzić jądra lub jajniki,
- wywiad wskazuje na zaburzenia rytmu krwawień (nieregularne miesiączki),
- wywiad lub badanie wskazują na nieprawidłowości macicy, jajowodów lub endometriozę,
- wykonane dotychczas badania wskazują na czynnik męski niepłodności.
Wywiad medyczny
W diagnostyce niepłodności ważna jest rozmowa z lekarzem. Zabiegi operacyjne w wywiadzie np. przebyte zapalenie wyrostka robaczkowego, zwłaszcza powikłane zapaleniem otrzewnej oraz wszystkie operacje w obrębie miednicy mogą przyczyniać się do powstania zrostów i zaburzeń czynności jajowodów. Inne schorzenia mogące mieć wpływa na płodność
to choroby tarczycy i nadnerczy oraz choroby ogólnoustrojowe. W przypadku partnera znaczenie mogą mieć operacje wnętrostwa, jąder, przepukliny pachwinowej. Kluczowe może być również życie seksualne. Wpływ na szanse zajścia w ciążę ma częstość stosunków płciowych. U par starających się o dziecko optymalne jest współżycie co 2-3 dni. Zaburzenia libido czy ból spowodowany np. endometriozą może zmniejszać ich częstość i co za tym idzie szanse na ciążę. Zaburzenia typu pochwicy brak lub przedwczesna ejakulacja to rzadsze przyczyny niepłodności.
Podstawowe badania w niepłodności
- Kluczowe w ocenie płodności męskiej jest badanie nasienia. W przypadku męskiego czynnika niepłodności najczęstszymi przyczynami problemów są nieprawidłowości nasienia, takie jak: zbyt mała liczba plemników, ich nieprawidłowa ruchliwość lub morfologia.
- USG ginekologiczne kobiety.
- Badania hormonalne kobiety:
- o ocena wydolności jajników rezerwy jajnikowej (FSH, AMH)
- o inne badania hormonalne w zależności od wywiadu (np. TSH, Prolaktyna, Estradiol, Progesteron).
- Badanie drożności jajowodów (Histerosaplingografia)
- Diagnostyka owulacji.
- Inne badania (np. histeroskopia, USG jąder, badania hormonalne partnera, badania genetyczne).
Przyczyny niepłodności
Spośród wielu przyczyn mogących mieć wpływ na płodność kobiety i mężczyzny najczęściej spotykane są:
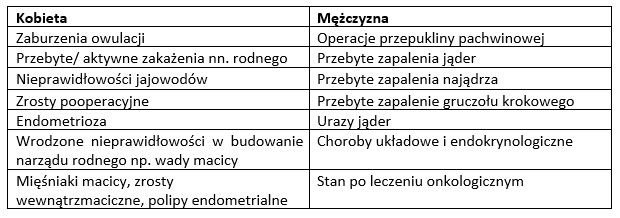
Należy zaznaczyć, że nawet u 20-30% par pomimo wykonania szczegółowej diagnostyki nie można znaleźć przyczyny problemów z zajściem w ciążę. Taki stan nazywa się niepłodnością idiopatyczną (niepłodnością niewiadomego pochodzenia). Niepłodność idiopatyczną pomimo braku znalezienia ewidentnej przyczyny można również skutecznie leczyć dzięki technikom wspomaganej prokreacji.
Leczenie niepłodności
Leczenie niepłodności jest złożone i zindywidualizowane. Po dokładnym postawieniu diagnozy lekarz zastosuje metody, które mają na celu przywrócenie płodności. Skuteczność leczenia zależy od wielu czynników. Czas oczekiwania na ciążę, wiek kobiety oraz stwierdzona przyczyna – to podstawa do obrania najlepszej drogi leczenia.
Wsparciem procesu leczenia niepłodności jest zbudowanie dobrego kontaktu między parą
a personelem medycznym. A także możliwość wykonania szczegółowych badań i wyposażenie ośrodka, w którym podejmowana jest terapia. Doświadczenie personelu medycznego również ma wpływ na powodzenie leczenia. Komfort psychiczny pacjentów jest w tej kwestii najważniejszy. Zaufanie, współpraca oraz zrozumienie na linii pacjenci – lekarz to podstawa efektywnych zmagań z niepłodnością.
Podstawowe rodzaje leczenia niepłodności
- Farmakologiczna stymulacja i monitorowanie owulacji
Celem leczenia jest spowodowanie dojrzewania komórek jajowych i wywołanie owulacji u pacjentek z zaburzeniami tego procesu lub poprawienie płodności poprzez wzrost 2 lub 3 pęcherzyków owulacyjnych.
- Inseminacja domaciczna
Zabieg inseminacji ma na celu ułatwienie zapłodnienia, poprzez skrócenie drogi, jaką mają do pokonania plemniki do komórki jajowej. Metoda ta polega na wyselekcjonowaniu plemników o prawidłowym ruchu a następnie wprowadzeniu ich do jamy macicy. Inseminacja może być wykonana w cyklu naturalnym lub po farmakologicznej stymulacji. Inseminacja jest bezpiecznym i często stosowanym sposobem leczenia niepłodności. Zaliczana jest do technik wspomaganej prokreacji.
W Polsce może być przeprowadzana tylko w Ośrodku Wspomaganej Prokreacji przez wykwalifikowany zespół. Inseminacja domaciczna najczęściej zalecana jest
w przypadku: lekkich nieprawidłowości nasienia, endometriozy, niepłodności idiopatycznej, problemów ze współżyciem (np. rzadkie współżycie, pochwica), zastosowaniu nasienia anonimowego dawcy.
- Zapłodnienie pozaustrojowe (zapłodnienie in vitro, IVF)
Zapłodnienie pozaustrojowe (in vitro fertilization – IVF) polega na zapłodnieniu komórki (komórek) jajowej poza organizmem kobiety w warunkach laboratoryjnych, a następnie przeniesieniu zarodka do jamy macicy. Leczenie metodą in vitro umożliwia posiadanie potomstwa w sytuacji, gdy inne metody leczenia niepłodności okazały się nieskuteczne lub z góry wiadomo, że nie mają szansy powodzenia. Za wykonanie pierwszego zabiegu in vitro u człowieka prof. Robert Edwards został w 2010 roku uhonorowany Nagrodą Nobla w dziedzinie nauk medycznych.
Wskazania do in vitro to:

- Operacyjne leczenie niepłodności
Nowoczesna chirurgia niepłodności polega na zastosowaniu tzw. małoinwazyjnych metod zabiegowych. Ten sposób leczenia jest możliwy dzięki rozwojowi technik endoskopowych. Metody endoskopowe są narzędziem diagnostycznym i leczniczym w niepłodności spowodowanej przebytymi stanami zapalnymi miednicy mniejszej, endometriozą, mięśniakami macicy czy też wrodzonymi wadami macicy.
- Histeroskopia to metoda polegająca na uwidocznieniu wnętrza macicy, czyli jej jamy (miejsca gdzie dochodzi do implantacji zarodka i rozwoju ciąży) za pomocą cienkiego endoskopu, który wprowadza się przez pochwę i kanał szyjki. Zabieg ten w przypadku obecności małych zmian w macicy może być przeprowadzony nawet bez znieczulenia ogólnego. W przypadku dużych nieprawidłowości operację histeroskopową wykonuje się w znieczuleniu ogólnym dożylnym. Podczas zabiegu możliwe jest usunięcie polipów, zrostów, przegrody, mięśniaków, przegrody macicy. Zmiany mogą być przyczyną niepłodności lub poronień (tzw. czynnik maciczny niepłodności).
- Laparoskopia to technika polegająca na oglądaniu i operowaniu narządów za pomocą cienkiego endoskopu zaopatrzonego w system transmisji obrazu i manipulatorów wprowadzonych do jamy brzusznej. Obecnie jest to podstawowa technika diagnostyczno-terapeutyczna w ginekologii. Laparoskopia umożliwia ocenę budowy, położenia narządów miednicy mniejszej, ocenę drożności jajowodów, lokalizacje zrostów, czy rozpoznanie endometriozy. W klinice niepłodności zabiegi laparoskopowe obejmują najczęściej usunięcie zrostów w miednicy mniejszej, usuwanie mięśniaków macicy (miomektomie), torbieli jajników, rekonstrukcje jajowodów, usuwanie całkowicie chorobowo zmienionych jajowodów (np. wodniaki jajowodów), kauteryzację (skaryfikację) w przypadku zespołu policystycznych jajników (PCOS) oraz rozpoznanie i usunięcie ognisk endometriozy.
Źródła
- Strona www.gameta.pl
- J. Radwan, Niepłodność i rozród wspomagany, Poznań 2011
- M. Radwan, S. Wołczyński (red.), Algorytmy diagnostyczno-lecznicze
w zastosowaniu do niepłodności, publikacja












